La maladie
La coxarthrose est une altération dégénérative du cartilage articulaire de la hanche. Le stade évolutif est apprécié sur les radiographies de la hanche et du bassin effectuées pour la consultation. L’indication opératoire dépend de votre impotence douloureuse.
Le traitement médical est prioritaire. Lorsque ce traitement médical sera dépassé, la chirurgie de la prothèse de hanche sera discutée avec votre chirurgien.
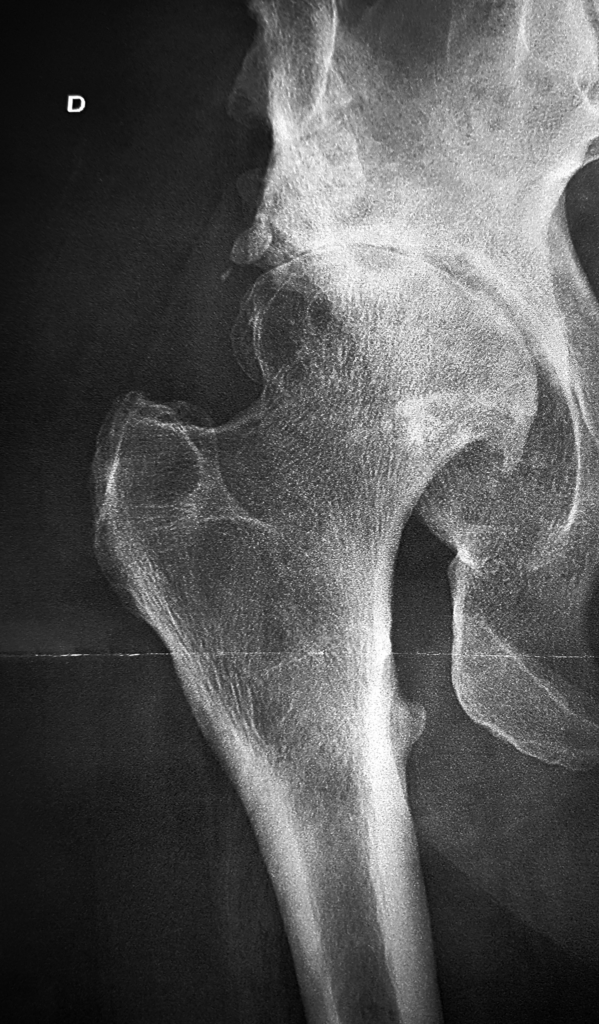
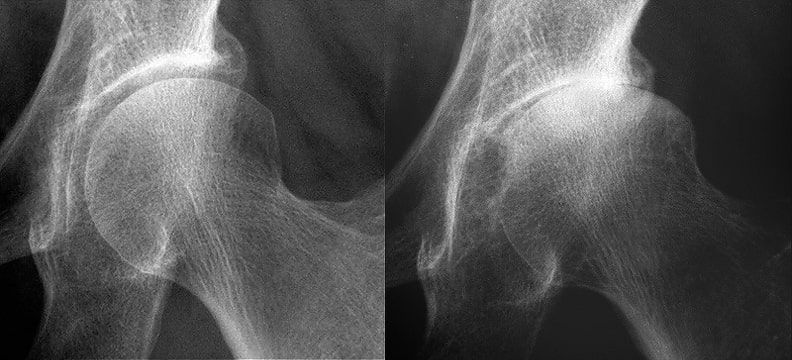
Le Cofer
Le traitement
Le but de l’intervention est de remplacer votre hanche dégradée par une prothèse.
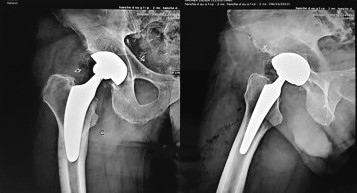

Habituellement il s’agira de chirurgie par voie antérieure ou de Rottinger. Cette technique n’occasionne que peu de section tendineuse et musculaire. Elle s’effectue le plus souvent par une incision de moins de 10 cm selon votre morphologie. Elle permet une récupération fonctionnelle rapide, améliore le confort post-opératoire immédiat.
L’intervention se fait dans un bloc opératoire hyper aseptique sous anesthésie générale ou rachi-anesthésie. Elle dure entre 50 mn et 1h30.
L’utilisation de rayonnements ionisants peut être nécessaire après évaluation du bénéfice / risque propre à votre opération.
Lors de l’intervention chirurgicale, votre chirurgien peut être amené à utiliser des rayons X pour réaliser une radiographie ou des images de radioscopie afin de contrôler le geste opératoire. Bien sûr il mettra tout en œuvre afin de vous protéger et de réduire au maximum l’intensité de ce rayonnement.
Il est important qu’il sache si vous aviez eu auparavant une exposition à des rayonnements ionisants (radiothérapie, radiographie et sur quelle zone), vos antécédents médicaux, les médicaments que vous prenez, ou si vous êtes ou pensez être enceinte.
En effet il peut y avoir une sensibilité accrue aux rayonnements ionisants.
Le patient est installé sur le dos ou sur le côté
L’articulation exposée, la capsule est incisée est préservée. Le col fémoral est sectionné, la tête fémorale dégradée est retirée avant exposition du cotyle.
Vous pouvez faire don de votre tête fémorale selon vos antécédents à une banque de tissus nationale.
La préparation du bassin s’effectue par un alésage graduel. Le cotyle prothétique est impacté, un insert céramique ou en polyéthylène est ensuite positionné dans la cupule métallique.
La préparation du fémur s’effectue avec une instrumentation spécifique contournant les tendons et les masses musculaires. La tige prothétique adaptée à votre anatomie est insérée dans le fémur.
Une tête est apposée sur la tige fémorale.
L’articulation est ensuite réduite.
La mobilité, la stabilité et la longueur du membre inférieur sont contrôlés. Un lavage abondant est effectué.
Un drainage peut être indiqué.
L’intervention s’achève par la suture capsulaire puis des différents plans superficiels jusqu’à la peau.
Une surveillance post-opératoire de quelques heures est nécessaire en salle de réveil avant de regagner votre chambre.
Risques et complications possibles
Toute intervention chirurgicale est soumise au risque de complication précoce ou tardive que nous aborderons. Cette liste n’a pas pour but de vous effrayer, elle doit vous aider à prendre conscience qu’une arthroplastie est un acte sérieux qui peut avoir des conséquences inattendues.
La limitation de leur survenue dépend du sérieux de votre préparation.
Risques et complications communs à toute intervention
Votre état général (fatigue, anémie, dépression, tabagisme, alcoolisme…), les traitements en cours, les maladies ou altérations de certaines fonctions vont influencer le déroulement de l’intervention et ses suites.
La consultation anesthésique préopératoire a pour but de déceler ces risques, d’envisager au besoin des bilans complémentaires. Après 60 ans il vous sera conseillé une consultation cardiologique préparatoire.
Quelles que soient les précautions, certains accidents peuvent survenir : allergie, embolie, infection … Leur fréquence est. Cependant ce risque existe et doit vous être signalé.
Risques per-opératoire de l’arthroplastie de hanche
En dépit des soins et prévention, certains accidents ou incidents peuvent se produire au cours de l’opération prévue. Il faut citer :
- La blessure de tissus voisins (muscles, tendons, os).
- La blessure de certains vaisseaux qui peut entraîner une hémorragie abondante. Une transfusion sanguine peut être nécessaire pour compenser les pertes voire une réparation vasculaire.
- Une fracture du fémur ou du cotyle, dont le risque est accentuée par une ostéoporose. Cette fracture peut justifier une extension du geste chirurgical (ostéosynthèse) ou une décharge prolongée.
- La blessure ou la distension d’un nerf qui peut entraîner des séquelles, même après reprise chirurgicale : une paralysie partielle, une douleur projetée définitive.
- Malgré le bilan initial, certaines découvertes per-opératoire peuvent justifier une modification du geste chirurgical.
Risques précoces de l’arthroplastie de hanche
- Une phlébite (caillot de sang dans une veine) peut survenir malgré une prévention par anticoagulants. Ces phlébites une fois constituées peuvent laisser des séquelles douloureuses durables mais également se compliquer d’embolie pulmonaire (caillot qui migre dans les poumons). La marche, les bas et la poursuite du traitement anticoagulant après l’intervention jusqu’à l’abandon des cannes sont les meilleurs moyens d’éviter ces complications.
- Un hématome peut se constituer. Le plus souvent, il reste superficiel, diffuse sous la peau et crée une tension non douloureuse de la cuisse et une coloration bleutée qui va disparaître dans les 15 jours. Dans certains cas exceptionnels, l’hématome pourra être évacué chirurgicalement.
- Une infection du site opératoire peut se produire malgré la prévention systématique. Ce risque est accentué par une fatigue générale, une maladie infectieuse, le tabagisme. Une mauvaise hygiène n’est pas simplement compensée par une douche la veille de l’opération, notamment l’hygiène buccodentaire. Une ré-intervention peut alors être nécessaire pour laver l’articulation, parfois remplacer la prothèse en un ou deux temps opératoires. Des séquelles peuvent persister si l’articulation n’est pas stérilisée.
- Une différence de longueur des membres inférieurs peut être ressentie après l’intervention. Il faudra attendre six mois pour juger au mieux en fonction des rétractions des muscles qui relient la cuisse au bassin. Cette inégalité de longueur peut nécessiter une talonnette transitoire ou définitive dans l’attente d’une rééquilibrage pelvien.
- Une luxation de la prothèse peut requérir une hospitalisation en urgence pour réduction sous anesthésie brève. En cas de récidive de luxation, une reprise chirurgicale peut être nécessaire pour stabiliser au mieux votre prothèse.
- Un déplacement secondaire d’une prothèse de hanche non cimentée est possible, soit par bascule du cotyle ou enfoncement de la tige fémorale et peut nécessiter une réintervention.
Risques tardifs propres à l’arthroplastie de hanche
- Une infection autour de la prothèse par dissémination à partir d’un foyer infectieux à distance. Une ré-intervention est alors nécessaire, par ablation de la prothèse et son remplacement en un ou deux temps avec une antibiothérapie prolongée de plusieurs mois.
- La luxation de la prothèse : rare, de survenue traumatique ou par combinaison de mouvements d’extension et de rotation externe. Elle nécessite une réduction en urgence sous anesthésie voire une reprise chirurgicale.
- Le descellement : Initialement dû à la maladie des débris d’usure du polyéthylène. Les nouveaux couples de mobilité augmentent la durée de vie prothétique. Un descellement est toujours possible, et peut être favorisé dans des cas particuliers de surcharge pondérale, d’ostéoporose majeure ou de traumatisme.
- En cas de prothèse non cimentée, un déplacement secondaire des implants est possible en l’absence d’ostéo-intégration. Cela peut nécessiter une ré intervention à distance.
- Des bruits audibles peuvent aussi émailler les suites opératoires.
Cette suite d’informations exhaustives et médicolégales ne doit pas vous empêcher d’aborder votre arthroplastie avec sérénité.
La première semaine
Grâce à la technique, la stabilité de la hanche doit être efficace. La rééducation commence le jour même de l’intervention par une libre mobilisation du membre opéré pour se rendre aux toilettes par exemple. Le patient peut se lever et marcher en appui complet dès le lendemain avec deux béquilles sous le contrôle du kinésithérapeute.
N’oubliez jamais que votre motivation conditionnera la rapidité et la qualité de votre résultat.
Une prévention des thromboses par anticoagulation est systématique le premier mois. Les bas de contention seront conseillés pendant cette période.
Surveillance à terme
Votre prothèse justifie une surveillance régulière auprès de votre chirurgien. A 6 semaines, on apprécie la restauration des amplitudes articulaires et la reprise des activités domestiques. Le contrôle à 3 mois permet de confirmer la réhabitation définitive des implants avant reprise des activités sportives. Enfin un examen est systématique après une année puis tous les 5 ans.
La stricte observance des règles d’hygiène infectieuse doit accompagner votre prothèse tout au long de votre vie.
Votre prothèse comporte des implants métalliques susceptibles de déclencher des portails aéroportuaires de sécurité.
